Впг что это такое в медицине расшифровка
Инфекция, вызываемая вирусом простого герпеса
Вирус простого герпеса (ВПГ) – ДНК–содержащий вирус Herpes simplex virus семейства Herpesviridae подсемейства Alphaherpesvirinae. Согласно статистическим данным ВОЗ, инфекции, обусловленные ВПГ, занимают второе место по распространенности среди вирусных заболеваний человека. Различают два серотипа ВПГ – ВПГ-1 и ВПГ-2. Оба типа вируса вызывают инфекционные заболевания человека различной степени тяжести от характерных везикулезных или пустулезных высыпаний на коже и слизистых до поражений ЦНС. ВПГ-1 – причина офтальмогерпеса, протекающего в форме кератита или кератоиридоциклита, реже увеита, в единичных случаях — ретинита, блефароконъюнктивита. Заболевание может привести к помутнению роговицы и вторичной глаукоме. ВПГ-1 — основная причина энцефалита у взрослого населения стран умеренного климата, при этом только у 6–10% больных отмечается одновременное поражение кожи.
В ходе проведения эпидемиологических исследований установлено наличие специфических АТ к ВПГ у 90–95% обследуемых лиц среди взрослого населения, при этом первичная инфекция манифестно протекает лишь у 20–30% инфицированных.
ВПГ характеризуется коротким циклом репродукции в клеточных культурах и оказывает сильное цитопатическое действие. Он способен к репродукции в различных типах клеток, чаще персистирует в ЦНС, преимущественно в ганглиях, поддерживая латентную инфекцию с возможностью периодической реактивации. Наиболее часто вызывает кожно-слизистые формы заболевания, а также поражение ЦНС и глаз. Геном ВПГ может интегрироваться с генами других вирусов (включая ВИЧ), вызывая их активацию, также возможен его переход в активное состояние на фоне развития иных вирусных и бактериальных инфекций.
Пути передачи ВПГ: воздушно-капельный, половой, контактно-бытовой, вертикальный, парентеральный. Факторами передачи ВПГ служат кровь, слюна, моча, везикулярный и вагинальный секрет, сперма. Входными воротами являются поврежденные слизистые оболочки и кожа. По периферическим нервам вирус доходит до ганглиев, где сохраняется пожизненно. При активации ВПГ распространяется по нерву к первоначальному очагу поражения (механизм “замкнутого цикла” – циклическая миграция вируса между ганглием и поверхностью кожи). Может происходить лимфогенная и гематогенная диссеминация возбудителя, что особенно характерно для недоношенных новорожденных и лиц с выраженным иммунодефицитом (в т. ч. при ВИЧ-инфекции). ВПГ обнаруживается на лимфоцитах, эритроцитах, тромбоцитах, при проникновении вируса в ткани и органы возможно их повреждение вследствие его цитопатического действия. Сохраняющиеся в течение всей жизни у человека вируснейтрализующие АТ (даже в высоких титрах), хотя и препятствуют распространению инфекции, но не предупреждают рецидивов.
Выделение ВПГ продолжается значительное время при первичном инфицировании (ДНК выявляется в плазме крови в течение 4–6 недель), при рецидивах – не более 10 дней. Формирование противогерпетического иммунитета происходит как при манифестном, так и при бессимптомном течении инфекции. При первом контакте АГ с клетками иммунной системы в течение 14–28 дней формируется первичный иммунный ответ, который у иммунокомпетентных лиц проявляется образованием интерферонов, выработкой специфических АТ (вначале – IgM, впоследствии – IgA и IgG), повышением активности естественных киллеров – NK-клеток и формированием мощного пула высокоспециализированных киллеров. В случае реактивации или реинфекции возникает повторный контакт клеток иммунной системы с АГ, образуются АТ и Т-киллеры. Реактивация сопровождается продукцией АТ IgM (редко даже при наличии типичных высыпаний), АТ IgА (чаще) и IgG.
ВПГ (преимущественно ВПГ-2) вызывает генитальный герпес – хроническое рецидивирующее заболевание. Клинические проявления первичного эпизода инфекции, вызванной разными типами вируса сходны, однако инфекции, вызванной ВПГ-2, в гораздо большей степени свойственен рецидивирующий характер. Передача вируса происходит при половых контактах, очаг инфекции локализуется на слизистой и коже половых органов и перигенитальной зоны. Размножение вируса в клетках эпителия приводит к образованию очага сгруппированных пузырьков (папул, везикул), в которых содержатся вирусные частицы, сопровождается покраснением, зудом. Первичный эпизод протекает острее (обычно с симптомами интоксикации), чем последующие рецидивы. Часто возникают симптомы дизурии, признаки эрозии шейки матки.
На ранних стадиях ВИЧ-инфекции течение заболеваний, вызванных ВПГ-1 или ВПГ-2, короткое и типичное. Частым признаком углубления иммуносупрессии и перехода латентной стадии ВИЧ-инфекции в стадию вторичных заболеваний служит развитие опоясывающего лишая. Наличие стойких глубоких вирусных поражений кожи, повторный или диссеминированный опоясывающий лишай, локализованная саркома Капоши — одни из клинических критериев стадии вторичных заболеваний ВИЧ-инфекции. У больных с количеством CD4+-клеток менее 50 клеток/мкл отсутствует тенденция к самостоятельному заживлению эрозивно-язвенных дефектов. Частота герпетического энцефалита среди поражений ЦНС при ВИЧ-инфекции — около 1–3%. У больных СПИДом с наличием глубокого иммунодефицита заболевание нередко протекает атипично: болезнь начинается подостро и медленно прогрессирует до тяжелейших проявлений энцефалита.
Герпетическая инфекция даже при бессимптомном течении способна вызвать целый ряд патологий у беременной и новорожденного. Наибольшую угрозу репродуктивной функции представляет генитальный герпес, который в 80% случаев обусловлен ВПГ-2 и в 20% – ВПГ-1. Бессимптомное течение чаще имеет место у женщин и более типично для ВПГ-2, чем для ВПГ-1. Первичное инфицирование или рецидивы во время беременности наиболее опасны для плода, поскольку могут привести к самопроизвольному выкидышу, гибели плода, мертворождению, порокам развития. Заражение плода и новорожденного чаще отмечается при бессимптомном течении генитального герпеса, чем при клинически выраженном типичном течении. Новорожденный может приобрести герпетическую инфекцию внутриутробно, во время родов (в 75–80% случаев), либо постнатально.
ВПГ-2 может проникать в полость матки через цервикальный канал с поражением плода в 20–30% случаев; трансплацентарное инфицирование может происходить в 5–20% случаев, инфицирование во время родов – в 40% случаев. Возможна передача вируса при выполнении медицинских процедур. При типичных клинических проявлениях диагноз герпетической инфекции трудностей не представляет, тогда как при атипичных формах верифицируется на основании результатов лабораторных исследований, при этом приоритетными должны быть исследования, направленные на выявление маркеров текущей (активной) инфекции. Активация инфекционного процесса при герпетической инфекции, даже при наличии клинических проявлений в стадии обострения, редко сопровождается выработкой АТ-ВПГ IgM (чаще – при первичной инфекции либо реинфекции), как правило, при этом отмечают появление АТ-ВПГ IgА.
Целесообразными являются диагностические исследования для обнаружения ВПГ или его маркеров при наличии в анамнезе пациента указаний на рецидивирующую инфекцию либо на дебют герпетической инфекции в период беременности.
Дифференциальная диагностика. При наличии инфекционного синдрома (длительный субфебрилитет, лимфаденопатия, гепато- или гепатоспленомегалия) – токсоплазмоз, цитомегаловирусная инфекция и инфекция, вызванная ВЭБ; контактный дерматит, инфекционные заболевания, сопровождающиеся везикулезными высыпаниями на коже и слизистых оболочках (ветряная оспа, опоясывающий герпес, пиодермия и др.); эрозивно–язвенные поражения гениталий, обусловленные Treponema pallidum, Haemophilus ducreyi; болезнь Крона, синдром Бехчета, фиксированная токсикодермия, менингоэнцефалиты и менингиты неясной этиологии, увеиты и кератоконъюнктивиты неясной этиологии).
Показания к обследованию
Материал для исследования
Этиологическая лабораторная диагностика включает микроскопическое исследование, выделение и идентификация вируса в культуре клеток, выявление АГ или ДНК возбудителя, определение специфических АТ.
Материал с поверхности высыпаний может быть использован для микроскопических (окраска препаратов по Романовскому–Гимзе) или цитологических (окраска препаратов по Тцанку и Папаниколау) исследований. Названные процедуры имеют низкую диагностическую специфичность (не позволяют дифференцировать ВПГ от других герпес-вирусов) и чувствительность (не более 60%), поэтому не могут считаться надежными методами диагностики.
Выявление АГ ВПГ в крови, СМЖ, содержимом везикулезных или пустулезных высыпаний и других локусов (носоглотки, конъюнктивы, уретры, влагалища, цервикального канала) проводят методами РИФ и РНИФ с использованием моноклональных или высокоочищенных поликлональных АТ. При использовании метода ИФА чувствительность исследования возрастает до 95% и более, специфичность при манифестном герпесе варьирует от 62 до 100%. Однако большинство наборов реагентов для выявления антигена ВПГ методом ИФА не позволяют провести дифференцирование серотипов вируса.
Обнаружение ДНК ВПГ-1 и/или ВПГ-2 при использовании ПЦР в различном биологическом материале превосходит чувствительность обнаружения ВПГ при использовании вирусологического исследования. Выявление ВПГ в соскобах со слизистых оболочек полости рта, урогенитального тракта, в отделяемом пузырьковых высыпаний (везикул) и эрозивно–язвенных поражений кожи с помощью ПЦР является методом выбора. Несомненную ценность имеет определение количества ДНК ВПГ методом ПЦР в режиме реального времени, результаты исследования можно использовать как с диагностической целью, так и для оценки эффективности лечения.
Для выявления АТ к ВПГ разных классов IgА, IgG, IgM, суммарных к антигенам ВПГ обоих типов или типоспецифичных, применяют методы РНИФ или ИФА, для определения авидности АТ IgG – метод ИФА. Наибольшее диагностическое значение имеет детекция АТ IgM как показателя активности процесса, их выявление может свидетельствовать об остром заболевании, реинфекции, суперинфекции или реактивации. Однако в клинически выраженных случаях, в т. ч. при типичном течении генитального или неонатального герпеса, специфические АТ IgM выявляются редко (в 3–6% случаев). Определение авидности АТ-ВПГ IgG несет низкую информационную нагрузку: реактивация при клинически выраженных случаях сопровождалась наличием высокоавидных АТ. Тест на выявление АТ-ВПГ IgА является методом выбора наряду с определением ДНК либо АГ ВПГ при определении активности инфекционного процесса.
Показания к применению различных лабораторных исследований. Определение АТ целесообразно проводить для подтверждения первичной инфекции, а также установления диагноза у пациентов с бессимптомным и атипичным течением заболевания.
У беременных женщин (скрининг) целесообразно проведение исследований для выявления АТ-ВПГ IgМ, а также выявление АТ-ВПГ IgА. Для беременных высокого инфекционного риска дополнительно рекомендуется определение ДНК и АГ ВПГ в лейкоцитарной взвеси или в материале из предполагаемого очага.
При подозрении на внутриутробную инфекцию рекомендуется выявление ДНК вируса в пуповинной крови, у новорожденных – детекция ДНК вируса в различных биологических пробах (отделяемое пузырьковых высыпаний (везикул) эрозивно– язвенных поражений кожи и слизистых оболочек, ротоглотки, конъюнктивы; периферическая кровь, СМЖ, моча и др.), а также определение АТ-ВПГ IgМ и IgА в крови. Учитывая высокую диагностическую значимость определения ДНК вируса методом ПЦР и наличие зависимости между летальностью у новорожденных и виремией, вызванной ВПГ, некоторые исследователи рекомендуют использовать этот метод для лабораторного скрининга генерализованной герпетической инфекции детей, относящихся к группе высокого риска.
Выявление АГ-ВПГ в различных биологических пробах предлагается применять в качестве экспресс-тестов для дифференцирования типов вируса при скрининге популяций с высоким уровнем заболеваемости, а также при мониторинге заболевания.
У больных ВИЧ-инфекцией с атипичными клиническими проявлениями кожных поражений в диагностике отдается предпочтение выявлению ДНК ВПГ методом ПЦР как самому чувствительному методу лабораторной диагностики.
Особенности интерпретации результатов. Обнаружение вирусоспецифических АТ IgM может свидетельствовать о первичной инфекции, реже – о реактивации или реинфекции, выявление АТ-ВПГ IgА – об активности инфекционного процесса (затяжное течение при дебюте герпетической инфекции, реинфекции или реактивации). О врожденной инфекции (неонатальный герпес) свидетельствует присутствие АТ-ВПГ IgM и(или) IgА. Выявление АТ IgG отражает латентную инфекцию (инфицирование).
Выявление ДНК ВПГ свидетельствует о наличии активной (репликативной) стадии вирусной инфекции с учетом выраженности клинических проявлений. Выявление ДНК ВПГ-1 и/или ВПГ-2 методом ПЦР позволяет при однократном тестировании установить факт внутриутробного инфицирования плода; при проведении обследования в первые 24–48 ч после рождения лабораторно подтвердить врожденную инфекцию, вызванную ВПГ.
Диагностическое значение (специфичность и чувствительность) обнаружения ДНК ВПГ в СМЖ у больных ВИЧ-инфекцией с поражением ЦНС окончательно не установлены. Возможно, для подтверждения герпетической этиологии энцефалита необходимо определение концентрации ДНК ВПГ в СМЖ. Исследование для обнаружения ДНК ВПГ в крови малоинформативно в связи кратковременным нахождением ВПГ в сосудистом русле, следовательно, возможно получение отрицательного результата несмотря на развитие клинически выраженного заболевания.
ВПГ «предскажет» снижение иммунитета, и что еще нужно знать о носительстве вируса герпеса
Близкие, но не равные
На сегодняшний день медицина выделяет всего 7 значимых для человека типов герпеса. А в этой статье речь пойдет о двух первых: простом герпесе 1 и 2 (ВПГ 1 и 2).
Оба типа структурно очень похожи между собой, оба (1, 2 или их сочетание) – выявляются почти у 90% взрослого населения, оба пожизненно остаются в нервных ганглиях, но отличаются «предпочтениями» по поражаемым органам и вероятными последствиями своего присутствия.
Так, первый (или лабиальный) тип герпеса известен многим «под именем простуды» на губах. И в большинстве случаев «базируется» именно в этой области. Но приблизительно в 20% случаев все же «мигрирует» на область половых органов, сопровождаясь признаками генитального герпеса.
В тяжелых случаях, ВПГ-1 может вызывать стоматит, конъюнктивит, пневмонию, поражение ткани (энцефалит) и оболочек (менингит) головного мозга, а также различные нейропатии.
При этом, инфицирование чаще происходит еще в детстве, «профилактируя» тем самым заражение ВПГ-2. Однако, в то же время, антитела к ВПГ-1 способны «поддерживать» бессимптомное течение инфекции, вызванной ВПГ-2.
Второй (или генитальный) тип герпеса занимает второе место «в рейтинге» инфекций, передающихся половым путем. И способен поражать кожу и слизистые наружных и внутренних половых органов.
Кроме того, персистенция ВПГ-2 у женщин связана с хроническим сальпингоофаритом (воспаление яичников и маточных труб), бесплодием и невынашиванием. А активная инфекция во время родов чревата тяжелыми осложнениями для плода.
Когда иммунитет ограничен
Отличительной чертой 1 и 2 представителей семейства герпес-вирусов является их способность эффективно ускользать от «надзора» ослабленных иммунных механизмов.
Однако, при нормальном иммунитете, антитела к ВПГ вырабатываются «по той же схеме», что и к любой другой инфекции.
Так, IgM и IgA) обнаруживаются в крови спустя 2-3 недели от начала клинических признаков, являются маркером острой «свежей» или обострения уже имеющейся инфекции, с сохранением антител максимум до 1 года.
А IgG появляются не ранее, чем через 3-4 недели и сохраняются в крови годами. Правда 100% защиты от герпеса все равно не дают и их уровень сильно зависит от индивидуальных особенностей иммунитета.
Нарушения иммунных механизмов, связаные с герпесом:
Причем у людей, регулярно страдающих от признаков ВПГ, нарушения иммунитета, как правило, имеют место еще с детства. А найти «поломанное» звено и составить схему терапии может помочь анализ крови на иммунный статус (10.0.D10.204).
Герпес (вирус герпеса 1, 2 типа)
Содержание статьи:
Герпетическая инфекция – это целая группа заболеваний, провоцируемых вирусами из группы герпесных. Наиболее распространен лабиальный и генитальный герпес у женщин и мужчин, но помимо них инфекции у человека провоцирует еще 6 типов вируса. Они могут вызывать локальные или системные проявления заболеваний, имеют тенденцию пожизненно сохраняться в организме и обостряться на фоне резкого подавления активности иммунной системы.
Классификация герпеса
Всего для человека выделено восемь видов герпеса, имеющих свое название. Это:
По механизму заражения вирусами этой группы можно выделить две больших группы инфекций:
Если вести речь о заражении ВПГ 1-2 типа, в зависимости от преимущественного поражения органов и тканей можно выделить несколько клинических форм инфекции. Это:
Возможно и атипичное течение инфекции, как с относительно легкими, едва заметными симптомами на коже и слизистых, так и с тяжелыми проявлениями – геморрагическими, язвенными, некротическими высыпаниями.
Течение инфекции может быть легким, с преобладанием местной симптоматики, средней тяжести с проявлениями местного и общего характера и тяжелым, в том числе с развитием опасных осложнений.
Причины
Основная причина заболевания – заражение одним из перечисленных выше типов вируса. Однако, клинические признаки герпеса проявляются не у всех людей, инфицированных вирусами. Во многом это зависит от иммунологической реактивности и воздействия провоцирующих факторов. К ним можно отнести следующие влияния:
Тяжесть проявлений и форма болезни зависят от возраста, общего состояния организма, сопутствующих факторов.
Как передается герпес
Простой герпес 1-го типа передается со слюной (при поцелуях, кашле, чихании, пользовании общей посудой). Механизм передачи – аэрозольный (с частичками слизи и слюны из носоглотки), контактно-бытовой (с поверхности кожи, предметов).
Второй тип герпеса передается при интимной близости, контактно-бытовым путем, при беременности и во время родов.
Симптомы
Период инкубации от момента проникновения вируса в организм до первых проявлений может длиться от 2 до 14 суток. Нередко точно установить время заражения сложно, поскольку инфекция проявляется не всегда.
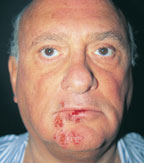
Если поражается кожа, появляются мелкие высыпания на крыльях носа, красной кайме губ или вокруг рта, в области ягодиц, на туловище, в промежности. Сыпь имеет вид мелких пузырьков, которые сгруппированы в бляшку, основание которой отечное и красное. Пузырьки быстро вскрываются, образуя медово-желтые корочки, которые затем отпадают без рубцов. Иногда образуются достаточно большие сливные пузыри, содержимое которых может гноиться, образуются мокнутия, возможно присоединение вторичной микробной инфекции. Пузырьки могут давать жжение, зуд, болезненность, общее состояние страдает незначительно, иногда реагируют регионарные лимфоузлы. Высыпания проходят на протяжении недели. На фоне иммунодефицитов герпес может быть распространенным, страдают органы и нервная система, возможна интоксикация, лихорадка.
При рецидивировании герпеса на коже в местах высыпаний первоначально появляется зуд и пощипывание, дискомфорт в области появления пузырьков.
При поражении глаз возникает кератит или конъюнктивит с сильным жжением, болезненность, снижением зрения на одном глазу.
У пациентов с кожными патологиями возможна герпетиформная экзема. Она сопровождается интоксикацией, высокой температурой, появлением по телу пузырьковых высыпаний, которые могут сливаться между собой, внутри они заполнены геморрагическим содержимым. Затем пузырьки образуют корку, высок риск вторичной инфекции.
Диагностика ВПГ и других форм инфекции
Предварительный диагноз можно установить на основании типичных проявлений инфекции, но подтвердить наличие вируса может ряд анализов на герпес. К лабораторным методам выявления герпетической инфекции можно отнести:
Схема лечения герпеса
Вторая схема – это длительный курс противорецидивного лечения, если герпес обостряется раз в 1-2 месяца или чаще. Показаны пероральные лекарства от герпеса для ежедневного приема длительностью до года. На протяжении этого периода восстанавливается иммунная функция, которая ответственна за подавление инфекции.
Применение местных средств – крем, мазь от герпеса на область высыпаний, обладает очень ограниченным действием.
Этиотропную терапию дополняют препаратами для стимуляции иммунной системы и витаминными препаратами.
Профилактика
Особое значение в профилактике обострений отводится ведению здорового образа жизни. Необходимо рациональное, здоровое питание, умеренная физическая активность, лечение всех инфекций, сопутствующих патологий, устранение стрессов, переохлаждений.
При появлении высыпаний никаких особых мероприятий не проводится, важно обеспечить пациенту отдельную посуду и предметы гигиены, не допускать тесных контактов и поцелуев до полного выздоровления. При ВПГ 2-го типа важно использование презервативов.
Источники:
ПРОСТОЙ ГЕРПЕС
Клинико-эпидемиологические особенности, диагностика, лечение В каком возрасте выявляется первичный герпес кожи? Каковы клинические проявления простого герпеса? Какие исследования необходимо проводить для подтверждения герпетической инфекции? Как
Клинико-эпидемиологические особенности, диагностика, лечение
В каком возрасте выявляется первичный герпес кожи?
Каковы клинические проявления простого герпеса?
Какие исследования необходимо проводить для подтверждения герпетической инфекции?
Как оценить эффективность противогерпетической терапии?
Простой герпес — одно из наиболее распространенных вирусных заболеваний человека, возбудителем которого является вирус простого герпеса (ВПГ).
Различают две основные антигенные группы ВПГ: I и II типов (ВПГ-I, ВПГ-II). Штаммы ВПГ-I чаще удается выделить при поражении кожи лица, верхних конечностей, штаммы ВПГ-II — при генитальной локализации очагов, хотя прямой связи между антигенной специфичностью и локализацией клинических проявлений герпеса не обнаруживается.
Источником ВПГ-инфекции является больной или вирусоноситель. Вирус передается воздушно-капельным, контактным, трансфузионным путями и при трансплантации органов. Во время беременности инфицирование плода может происходить трансплацентарным и трансцервикальным путями.
Установлено, что в 40% случаев первичное инфицирование ВПГ происходит воздушно-капельным путем в раннем детском возрасте, при этом источником инфекции, как правило, являются члены семьи, имеющие рецидивирующий герпес губ.
Клинические проявления простого герпеса у человека характеризуются многообразием и зависят от локализации очага поражения, давности заболевания, возраста больного, состояния его иммунной и нервной систем — факторов, которые определяют тяжесть и распространенность заболевания, риск развития осложненных форм болезни.
Наиболее частая форма первичного герпеса — герпетический стоматит — встречается у детей в возрасте от шести месяцев до трех лет, что объясняется исчезновением у них к шестимесячному возрасту материнских антител, недостаточным развитием местного иммунитета полости рта и часто встречающимся естественным нарушением целостности слизистой оболочки в результате прорезывания зубов.
Первичный герпес кожи появляется у детей более старшего возраста. Типичные места его локализации — красная кайма губ и кожа вокруг рта.
У взрослых, не инфицированных ранее ВПГ, первичная инфекция ВПГ-I обычно проявляется в виде острой инфекции верхних дыхательных путей: ВПГ-фарингита или ВПГ-тонзиллита.
Генитальный герпес (ГГ), являющийся клинической разновидностью простого герпеса, относится к одной из наиболее распространенных инфекций, передаваемых половым путем (ИППП), и отличается от других болезней, входящих в эту группу, пожизненным носительством возбудителя в организме человека.
Сегодня в мире насчитывается 86 млн человек, инфицированных ВПГ II типа, традиционно ассоциирующегося с ГГ. Уровень заболеваемости генитальным герпесом в России вырос за период 1994 — 2000 гг. в два с половиной раза (с 7,4 до 18,4 случаев на 100 тыс. населения). При этом женщины в возрасте от 18 до 39 лет входят в группу риска, в которой заболеваемость ГГ составляет 135,7 случаев на 100 тыс. населения данного пола и возраста.
Инфицирование гениталий происходит при тесном физическом контакте с больным или вирусоносителем при генитальном, орально-генитальном, генитально-ректальном и орально-анальном контактах. Женщины болеют чаще мужчин. Повышенному риску развития ГГ подвергаются лица, начинающие половую жизнь в раннем возрасте и имеющие много половых партнеров.
Клинические проявления первичного ГГ более выражены у серонегативных, нежели у серопозитивных лиц, что свидетельствует о влиянии иммунного ответа, сформировавшегося на герпетическую инфекцию (ГИ) ВПГ-I в детском возрасте, на тяжесть клинических проявлений герпеса при инфицировании гениталий ВПГ-II.
При наличии антител к ВПГ-I у человека в два раза выше риск развития бессимптомной формы инфекции ВПГ-II. В большинстве случаев первичное инфицирование гениталий протекает бессимптомно, с формированием в дальнейшем латентного носительства ВПГ или рецидивирующей формы генитального герпеса. Клинические симптомы первичного ГГ развиваются лишь у 10% инфицированных.
Патогенез заболевания
Особенность болевого синдрома при рецидивирующем герпесе (РГ) заключается в том, что он периодически может возникать независимо от кожных проявлений, что в значительной мере затрудняет его диагностику. При РГ лица возможны интенсивные боли по ходу веточек тройничного нерва, боли в наружном ушном проходе, что заставляет пациентов обращаться к стоматологам и ЛОР-врачам. При ГГ нередко встречается тазовая невралгия. Раздражение парасимпатических волокон вызывает у больных субъективные ощущения в виде жжения, являющегося патогномоничным симптомом при РГ.
Рецидивирующий герпес развивается у 30–50% населения, инфицированного ВПГ. Обострения герпетической инфекции могут быть спровоцированы переохлаждением, инсоляцией («солнечный» герпес лица у отдыхающих в жарких странах), психической или физической травмой (стоматологические или гинекологические манипуляции), приемом алкоголя, гормональными циклами («менструальный герпес») и др.
Частота и интенсивность обострений при рецидивирующем герпесе зависят от вирулентности и патогенности возбудителя, а также от сопротивляемости организма человека.
Симптомы интоксикации у больных во время рецидивов обусловлены вирусемией: общая слабость, недомогание, субфебрильная температура тела, увеличение и болезненность периферических лимфатических узлов. Появление их указывает на диссеминацию инфекции, на неспособность иммунной системы локализовать процесс.
Рецидивирующий генитальный герпес (PГГ) является одним из самых распространенных инфекционных заболеваний мочеполовой системы. Болезнь трудно поддается терапии, характеризуется хроническим течением, нарушением половой и репродуктивной функции пациента, что нередко приводит к развитию неврастении.
Локализация поражения на половых органах определяется «входными воротами» инфекции. У мужчин высыпания располагаются обычно в области наружного и внутреннего листков крайней плоти, венечной борозды, ладьевидной ямки. Реже поражается головка и тело полового члена, кожа мошонки. У женщин герпетические высыпания могут появляться на больших и малых половых губах, слизистой оболочке влагалища, шейке матки, в промежности.
Говоря о генитальном герпесе, необходимо помнить, что речь идет не только о поражении кожи и слизистых оболочек наружных гениталий (типичная, атипичная формы РГГ), но и о ВПГ-поражениях внутренних гениталий.
Герпетическая инфекция органов малого таза (ОМТ) может быть представлена клинически выраженными и бессимптомными формами (см. таблицу 1).
Вовлечение в инфекционный процесс нервной системы встречается приблизительно у 30% пациентов, страдающих часто рецидивирующей формой ГГ, и нередко является единственным клиническим симптомом при ГИ внутренних гениталий. При этом женщины предъявляют жалобы на периодически возникающие тянущие боли в низу живота, в области проекции яичников, иррадиирующие в поясничную область и прямую кишку, боли в промежности. Мужчины указывают на периодически появляющиеся боли в промежности, тянущие ощущения в мошонке, в теле полового члена. В ряде случаев болевой синдром может имитировать клинику «острого живота».
Нужно отметить, что роль ВПГ в развитии патологических процессов в мужском организме врачами явно недооценивается. Вместе с тем, у мужчин, страдающих хроническими воспалительными заболеваниями органов малого таза, удается выявить ВПГ в отделяемом из органов мочеполовой системы в 50—60% случаев. Доказано, что ВПГ является агентом, нарушающим сперматогенез, и обладает способностью инфицировать сперматозоиды, что имеет особое значение у мужчин репродуктивного возраста и открывает новые аспекты в трактовке и решении проблемы бесплодных браков.
Высокая степень распространения бессимптомных и недиагностированных форм герпеса представляет собой наиболее сложную проблему здравоохранения. Именно они имеют серьезное значение в распространении ГИ в популяции.
Важную эпидемиологическую роль играют бессимптомные формы герпеса лица, особенно учитывая распространенность орально-генитальных контактов. При изучении динамики выделения ВПГ из слюны при отсутствии герпетических высыпаний на лице было выявлено, что 7,4% образцов содержали ВПГ в слюне. Частота выделения ВПГ со слюной увеличивалась до 21%, если обследуемые страдали ОРВИ, и достигала 17% после стоматологических процедур. В период рецидивов герпеса губ ВПГ можно обнаружить в слюне в три раза чаще, чем вне рецидивов.
ВПГ выявляется у 1,6—6,9% женщин, посещающих клиники ИППП и не страдающих РГГ. Бессимптомная форма герпеса внутренних гениталий выявляется у 20—40% женщин с РГ ягодицы и бедра. Особенно важное значение имеют бессимптомные формы герпеса у женщин во время беременности. При изучении 184 случаев неонатального герпеса американские ученые установили, что лишь 22% матерей этих детей имели в анамнезе РГГ.
Вирусемия у женщин во время беременности при любой локализации РГ и при бессимптомных формах ГИ может явиться причиной гибели плода, мертворождения, преждевременных родов. Герпес-вирусы вызывают до 30% спонтанных абортов на ранних сроках беременности и свыше 50% поздних выкидышей, кроме того, занимают второе место после вируса краснухи по тератогенности.
Диагностика рецидивирующего герпеса при типичных клинических проявлениях заболевания трудностей не представляет. Значительные сложности возникают при атипичных формах ГГ.
Важное значение для установления правильного диагноза имеет тщательно собранный анамнез. Для рецидивирующего герпеса, независимо от места проявления патологического процесса, характерно волнообразное течение, когда болезненные состояния сменяются периодами благополучия, даже без специфической терапии. У женщин обострения герпеса часто связаны с определенной фазой менструального цикла. Предположить герпетическую природу поражения урогенитального тракта при отсутствии типичных проявлений на коже и слизистых оболочках позволяют жалобы (зуд, жжение), указание на рецидивирующий характер заболевания, а также на резистентность к ранее проводимой антибиотикотерапии. Кроме того, пациенты часто отмечают склонность к простудным заболеваниям, боязнь сквозняков, периодически возникающую общую слабость, недомогание, субфебрильную температуру, депрессивные состояния. Косвенным признаком инфицирования гениталий ВПГ является факт уменьшения интенсивности клинических проявлений и частоты рецидивов у пациента, страдавшего ранее рецидивирующим герпесом лица, если ему не проводилось специфическое лечение. Это предположение приобретает большую достоверность, если за несколько месяцев до этого пациент начал половую жизнь, имели место смена полового партнера или медицинские манипуляции на ОМТ.
Постановку диагноза РГГ осложняет и тот факт, что ВПГ нередко находится в ассоциации с другими микроорганизмами: хламидиями, стрепто- и стафилококками, грибковой флорой и др.
Строго говоря, для постановки диагноза ГГ, как и любой другой ИППП, необходимо лабораторное подтверждение, а именно — выявление возбудителя или антигена, даже в тех случаях, когда клинические проявления герпеса типичны и диагноз не вызывает сомнения.
Достоверно поставить диагноз ВПГ-инфекции позволяет только вирусологическое исследование. Материалами для исследования служат соскоб с очага, кровь, моча, слюна, слезная жидкость, грудное молоко, спинно-мозговая жидкость, сперма, сок простаты, отделяемое из канала шейки матки, влагалища, уретры, прямой кишки.
Существующие методы лабораторной диагностики простого герпеса принципиально делятся на две группы:
Необходимо помнить, что:
Принципы лечения простого герпеса
Современная медицина не располагает методами лечения, позволяющими элиминировать ВПГ из организма человека. Поэтому целью лечебных мероприятий является:
В настоящее время существуют два основных направления в лечении простого герпеса.
1. Использование противовирусной химиотерапии, которая занимает ведущее место при острой герпетической инфекции, протекающей с поражением ЦНС и других систем и органов, а также при герпесе новорожденных. Велико значение противовирусных средств при лечении рецидивирующих форм простого герпеса с поражением кожи, слизистых оболочек. Основное место в противовирусной терапии отводится ациклическим нуклеозидам и, в первую очередь, препаратам, содержащим ацикловир (АЦВ): зовиракс, герперакс, валтрекс, ацикловир-акри, фамвир и др. В случаях непереносимости АЦВ-препаратов используются лекарственные средства с другим механизмом противовирусного действия.
Существует два принципиально отличающихся друг от друга подхода к назначению противогерпетических химиопрепаратов:
2. Комплексный метод лечения, включающий иммунотерапию (специфическую и неспецифическую) в сочетании с противовирусной терапией.
Для проведения неспецифической иммунотерапии используются:
В практическом здравоохранении в настоящее время используют человеческий лейкоцитарный интерферон (ЧЛИ) в нескольких лекарственных формах: 1) капли в нос; 2) ЧЛИ для инъекций — смесь интерферонов-альфа, продуцируемых лейкоцитами клинически здоровых доноров (активность одной дозы препарата составляет 100 тыс. ME, 500 тыс. ME, 1 млн ME); 3) лейкинферон (для инъекций) природный комплексный препарат, содержащий интерферон-альфа и цитокины (одна доза — 10 тыс. ME); 4) интерлок (для инъекций), в 1,0 мл — 50 тыс. ME; 5) ЧЛИ в ректальных свечах (в одной свече 40 тыс. ME противовирусной активности).
Для лечения различных форм рецидивирующего герпеса используются препараты, содержащие альфа-2-генно-инженерный интерферон — реаферон, который входит в состав отечественных ректальных свечей виферон. Создан комбинированный препарат кипферон, состоящий из иммуноглобулинов и реаферона — в виде суппозиториев для ректального и вагинального введения;
Амиксин, арбидол, алпизарин, флакозид, являясь индукторами ИФ, стимулируют выработку эндогенного ИФ в организме больного. Этим объясняется положительный терапевтический эффект перечисленных средств при многих вирусных заболеваниях (рецидивирующем герпесе, гриппе, аденовирусной инфекции и т. д.), что позволяет рекомендовать их в комплексном лечении герпес-вирусных инфекций, особенно у больных, страдающих частыми простудными заболеваниями и ОРВИ.
Способностью индуцировать выработку эндогенного ИФ обладает большая группа природных и синтетических соединений: левамизол (декарис), дибазол, витамин В12, пирогенал, продигиозан, являющихся препаратами выбора при лечении герпеса;
Для стимуляции Т- и В-звеньев клеточного иммунитета у больных рецидивирующим герпесом успешно применяются тактивин, тималин, тимоген, миелопид и др. Лечение необходимо проводить под контролем иммунограммы.
Специфическая иммунотерапия состоит в применении отечественной герпетической вакцины (поливалентной, тканевой, убитой). Лечебный эффект вакцины связан со стимуляцией специфических реакций противовирусного иммунитета, восстановлением функциональной активности иммунокомпетентных клеток и специфической десенсибилизацией организма.
Методические подходы к оказанию медицинской помощи больным рецидивирующим герпесом
Известно, что герпес гениталий как моноинфекция протекает лишь у 22—30% больных, в большинстве же случаев он развивается в виде микробной ассоциации, в сочетании с хламидиями, уреа-, микоплазмой, стрепто-, стафилококками, грибковой флорой. Не исключено сочетанное поражение гениталий ВПГ, гонококком, бледной трепонемой, вирусными заболеваниями, передающимися при половом контакте, что говорит о необходимости тщательного обследования пациентов для исключения ИППП, ВИЧ-инфекции.
Именно поэтому работа с любым пациентом, предъявляющим жалобы на половую сферу, должна начинаться с установления диагноза и исключения сопутствующих ИППП. Больному необходимо предоставить современную информацию о болезни, о путях передачи инфекции в быту и о возможности инфицирования полового партнера; ознакомить с прогнозом болезни и дать аргументированные советы по здоровому образу жизни, а также рекомендации по противовирусной терапии.
Наиболее выраженный терапевтический эффект достигается при комплексном подходе к терапии, который должен включать: 1) противовирусную терапию в сочетании с иммунокоррекцией и интерферонотерапией, с учетом данных иммунологического обследования и изучения интерферонового статуса; 2) противорецидивное лечение герпетической вакциной в сочетании с иммуномодуляторами и симптоматическое использование противовирусных препаратов; 3) применение адаптогенов, повторные курсы вакцинотерапии (ревакцинация), симптоматическое использование противовирусных препаратов.
Эффективность проводимой терапии оценивается на основании уменьшения длительности и частоты рецидивов, а также интенсивности общих симптомов заболевания. Существующие сегодня методы лечения позволяют в 85—93% случаев добиться положительных результатов в терапии рецидивирующего герпеса.
Т. Б. Семенова, доктор медицинских наук
Московский городской противогерпетический центр, г. Москва