Гнойный гайморит как лечить и чем
Симптомы и лечение гнойного гайморита
Гнойный гайморит — одна из наиболее тяжёлых разновидностей воспаления верхнечелюстных пазух, когда в них скапливается гной. Болезнь может протекать в острой и хронической форме. Симптомы острого гнойного гайморита отличаются своей интенсивностью, и если на них вовремя не обратить внимание и не начать лечение, воспалительный процесс быстро переходит в хронический. А лечить хронический гнойный гайморит гораздо труднее. Симптомы, причины и лечение гнойного гайморита — тема нашей новой статьи.
Воспаление околоносовых пазух (синусит) — явление достаточно частое. Оно может проявиться практически в любом возрасте. Самой распространённой разновидностью синусита является верхнечелюстной синусит, или гайморит.
Гайморитом называется острое или хроническое воспаление верхнечелюстных (гайморовых) пазух.
Острый и хронический гайморит может протекать в двух формах: катаральной и гнойной. Последняя протекает тяжелее, соответственно, лечение её должно быть грамотным и своевременным.
Такое гнойное воспаление — не банальные насморк или простуда. Его симптомы гораздо труднее переносятся пациентами, а близость гайморовых пазух к жизненно важным органам (глазнице, головному мозгу) создаёт риск проникновения в них гнойных масс из воспалённых пазух.
Знание основных симптомов острой и хронической форм болезни поможет своевременно распознать гнойный гайморит и обратиться к оториноларингологу, чтобы вылечить заболевание.
Причины, симптомы и лечение гнойного гайморита — тема нашей новой статьи.
Заразен ли гайморит?
Сам по себе гайморит не заразен. Он не передаётся воздушно-капельным путём. Это воспаление, которое протекает внутри гайморовых пазух. Но стоит отметить, что часто гайморит возникает как осложнение на фоне простудных заболеваний и ОРВИ, то есть на слизистых оболочках носоглотки человека находится патогенная микрофлора, которая может передаваться от больного человека здоровому. В этом случае, здоровый человек может заболеть ОРВИ, но это не означает, что у него разовьётся гайморит. Если причинами гайморита были аллергия, травмы пазух, искривлённая носовая перегородка, болезни зубов верхней челюсти, то он для окружающих не заразен.
Как возникает гнойное воспаление
Болезни обычно предшествует инфицирование пазух. Каждая пазуха сообщается с полостью носа с помощью небольшого соустья. Через это отверстие слизистый секрет, вырабатываемый пазухами, выводится из них в носовую полость. Отёк слизистой оболочки пазух, вызываемый рядом причин, о которых мы поговорим далее, провоцирует задержку слизи в пазухах, поскольку её выход через отёкшее соустье становится затруднённым или невозможным. Если на этом этапе попытки вылечить болезнь не проводились, патогенная микрофлора в пазухах активизируется, а отделяемое из пазух превращается в гной. Гной представляет собой жидкую смесь из погибших лейкоцитов и бактерий. Гнойные выделения из носа — главный признак заболевания острой и хронической форм.
Следует отметить, что бактерии, вызывающие первые признаки заболевания, могут присутствовать в организме длительное время, не проявляя себя. Но как только иммунитет человека снижается или возникают благоприятные факторы, микроорганизмы начинают усиленно размножаться и вести агрессивную жизнедеятельность.
Что мы в итоге получаем? Пазуху, которая в период воспаления напоминает закрытый резервуар с гнойным содержимым, и неприятные симптомы, которые сложно терпеть и которые мешают привычному образу жизни.
Симптомы гнойного гайморита
Главный отличительный симптом заболевания — гнойные выделения из носа жёлто-зелёного цвета.
Но есть и другие характерные признаки болезни.
Острый гнойный гайморит проявляется следующими симптомами:
Если симптомы воспаления длятся продолжительное время (острая форма, обычно, проходит за десять — четырнадцать дней), это означает, что болезнь перешла в разряд хронических.
Симптомами болезни в этом случае являются постоянные головные боли, периодические гнойные выделения из носовых ходов, постоянная заложенность носа. Но в отличие от острой формы симптомы хронического воспаления протекают менее ярко, и становятся более интенсивными в период обострения.
Справиться с этими симптомами поможет своевременное лечение острого гайморита и грамотное лечение хронического заболевания. Прежде чем рассказать о том, как вылечить хронический гайморит и гайморит острой формы, нужно понять, почему возникает воспаление.
Причины болезни
Обычно гнойный гайморит развивается как осложнение ОРВИ, но существуют и другие причины:
Если не лечить острый гайморит, воспаление легко становится хроническим. А лечить хронический гнойный гайморит будет уже гораздо сложнее.
Диагностика
Лечение острого и лечение хронического гнойного гайморита — профиль врача — оториноларинголога. Диагностика заболевания для опытного лор-врача не составляет труда. Заключение ставится после непосредственного осмотра пациента.
На приёме лор-врач изучает историю болезни, опрашивает больного на предмет жалоб (когда и при каких обстоятельствах появились первые симптомы, насколько они интенсивны, проводилось ли какое-то лечение и т.п.).
После диалога с пациентом доктор переходит к непосредственному осмотру полости носа — риноскопии.
Для диагностики воспаления может быть проведена процедура синуссканирования — как безопасная альтернатива рентгену, которая может использоваться при лечении детей и беременных женщин.
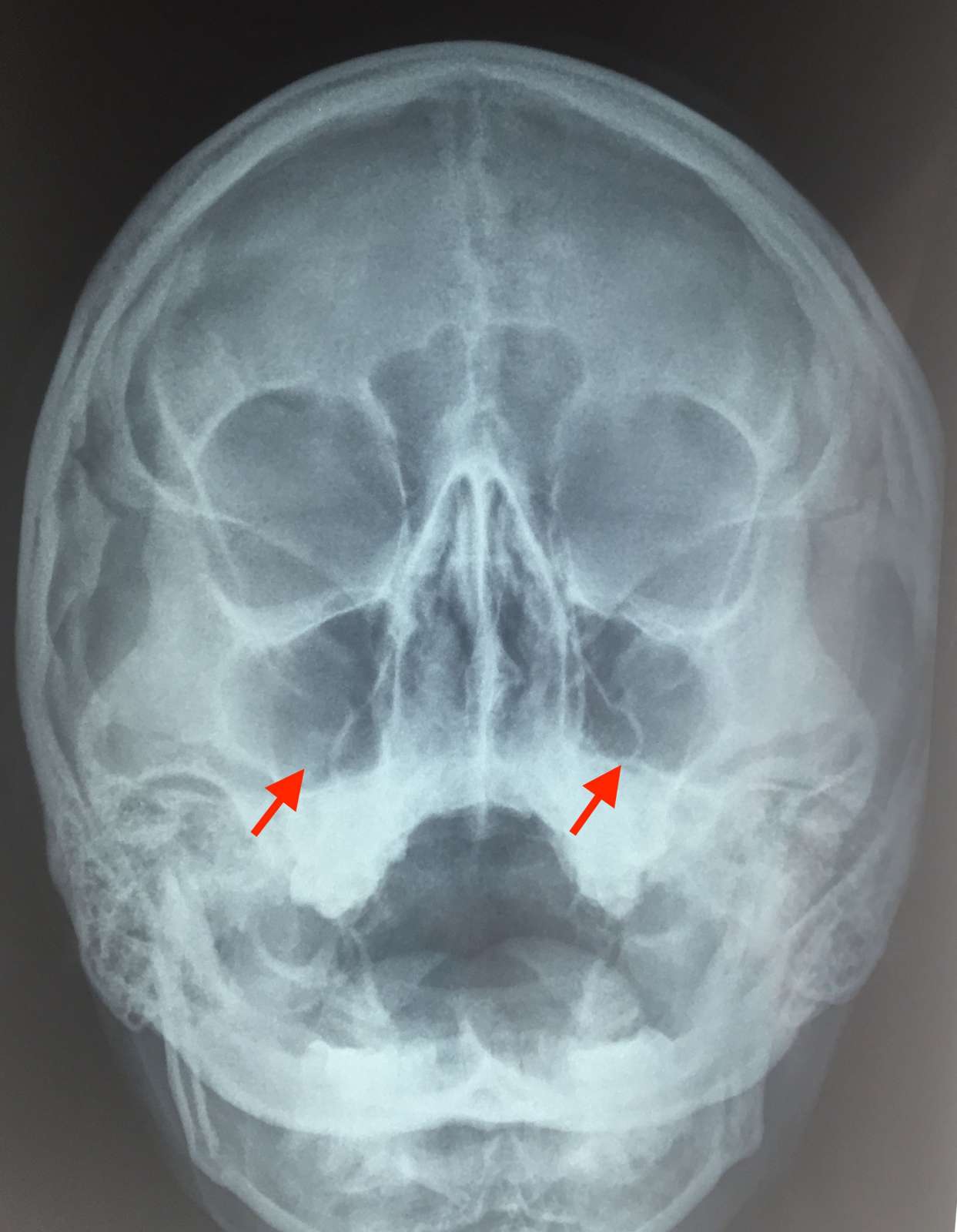
Наиболее информативным методом выявления воспаления является эндоскопическое исследование, позволяющее оценить состояние соустий и пазух. К дополнительным методам исследования, помогающим подтвердить диагноз или обнаружить осложнения, относят рентген и компьютерную томографию.
Чтобы установить природу возбудителя и определить его чувствительность к антибиотикам, проводится посев на микрофлору.
Если причина проблем с пазухами кроется в заболеваниях ротовой полости, может потребоваться консультация стоматолога.
Лечение гнойного гайморита
Учитывая, что возбудителем воспаления являются бактерии, основным методом лекарственной терапии является приём антибиотиков. Правильный, подходящий в каждом конкретном случае препарат подбирает исключительно лор-врач. Нельзя отклоняться от схемы приёма лекарства: если после двух-трёх дней лечения самочувствие улучшилось, прерывать курс приёма нельзя.
Но антибиотикотерапией эффективная схема лечения не ограничивается. Она также включает:
Чтобы обеспечить отток патогенного содержимого из пазух и отмыть их от скопленных выделений, проводятся промывания пазух. Промывания осуществляются двумя способами: методом перемещения жидкости («кукушка») и с помощью ЯМИК-катетера.
Наравне с медикаментозной терапией назначается физиотерапия: лазерная терапия, ультрафиолетовое облучение, виброакустическая терапия, магнитотерапия.
В сочетании с промываниями пазух и лекарственной терапией такая схема лечения показывает отличные результаты!
И лишь в крайнем случае, когда описанная выше терапия не приносит эффекта, приходится прибегать к пункции верхнечелюстной пазухи — проколу. В процессе этой манипуляции создаётся искусственное отверстие, через которое эвакуируются гнойные массы и вводят антисептическое средство.
При своевременном обращении к лор-врачу и чётком выполнении его рекомендаций прогноз на выздоровление благоприятный. Поэтому не затягивайте с визитом к оториноларингологу, записывайтесь на консультацию в «Лор Клинику Доктора Зайцева» по телефонам: +7 (495) 642-45-25, +7 (926) 384-40-04 и приходите на приём.
Мы вам обязательно поможем!
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
Лечение гайморита
Гайморит — это воспаление верхнечелюстной пазухи, которая, по имени впервые описавшего его английского лор врача, называется гайморовой. Она соединена с носовой полостью узенькими выводными отверстиями (соустьями) всего 1–3 мм в диаметре (чуть больше, чем диаметр стержня авторучки). Воспаление полости носа вызывает отёк, а отёк быстро перекрывает эти самые соустья. В результате, гайморова пазуха вначале закрывается частично, а если вовремя не начать лечение, то оказывается и полностью заблокированной. В заблокированную пазуху устремляются лейкоциты, чтобы сражаться с воспалением. Из школьного курса биологии все, наверняка, помнят, что их задача — уничтожить инфекцию. Так начинается острый катаральный гайморит. Если в это время будет начато правильное лечение, шанс, что гайморит не станет гнойным или перейдет в хроническую форму, весьма велик.
Гнойный гайморит: лечение и правильная диагностика
Количество чужеродных бактерий может оказаться огромным, тогда в ответ организм вырабатывает такое же огромное количество лейкоцитов (диагностируется таким симптомом, как лейкоцитоз). Повышенное СОЭ (скорость оседания эритроцитов) и значительно более высокий, чем обычно, уровень лейкоцитов в общем анализе крови покажут врачу состояние, так называемой, воспалённой крови.
Но бывает и так, что лейкоциты не в силах одолеть инфекцию и погибают. Образуется гной — скопление погибших лейкоцитов. Тогда это уже гнойный гайморит — лечение должно быть немедленным и правильным.
Позвоните нам по телефону +7 (495) 642-45-25
или воспользуйтесь формой обратной связи
Когда слизисто-гнойные массы не могут выйти из гайморовых пазух, они начинают «бродить». Любой здравомыслящий человек поймет — пора в ЛОР клинику. С гнойным воспалением, разгорающимся рядом с головным мозгом лучше не шутить! Нужно обращаться к врачу, не дожидаясь перехода гайморита в хроническую форму и прочих опасных осложнений.
Осложнения при гайморите
Вторичный риногенный менингит (воспаление оболочек мозга), пожалуй, самое опасное последствие гайморита. Но и другие риногенные внутричерепные осложнения — тоже не лучшие жизненные приобретения.
Как только возникает подозрение на гайморит, надо срочно искать опытного врача и начинать лечение.
Как распознать гайморит: симптомы
Первый признак гайморита — это постоянно заложенный нос. Обычно заложенность сильнее ощущается на стороне воспаления. При двустороннем — с обеих сторон. Может появиться гнусавость.
Ещё один симптом — давление в переносье. Нередко — боли в районе щёк, а также внизу глазницы. Пациент может чувствовать давление в глазных яблоках и нижних веках. Утром боль обычно незаметна, но становится весьма ощутимой вечером. Из-за нечёткой локализации больному порой кажется, что причина просто в головной боли. Боли в гайморовой пазухе в восприятии человека могут переноситься на зубы верхней челюсти.
Нередкий признак гайморита — отекают щеки и нижние веки. А иногда на стороне воспаления — и верхние.
Жёлтые и зелёные выделения из носа с неприятным запахом — ещё один признак воспаления.
Градусник обычно показывает до 38°С и выше. Но и субфебрильная (37,1–37,5°С) температура при гайморите — признак не редкий. Такое чаще происходит при хронической форме воспаления.
Хроническая форма гайморита отличается долгим, вялым течением и сопровождается симптомами, которые ухудшают качество жизни пациента
Виды гайморита
Тактика лечения гайморита выбирается в зависимости от его вида. Существует несколько разновидностей заболевания, каждая из которых имеет свои нюансы в течении и проявлении симптомов. К наиболее распространенным относят следующие виды гайморита:
Факторы, провоцирующие гайморит
Различные образования, то, что сами лор врачи обычно называют «плюс ткань»: полипы в полости носа и околоносовых пазух, кистозные образования и иные разрастания также повышают риск заболевания гайморитом.
Провоцировать развитие гайморита могут и факторы окружающей человека среды: загазованность, вредные условия на производстве, пыль и прочее.
Как лечить гайморит?
Даже из ранее изложенного видно, что факторы заболевания различаются, соответственно, курс выздоровления подбирается индивидуально. Но первая задача врача всегда — «откупорить» закрытые отёком соустья гайморовых пазух, чтобы обеспечить возможность оттока слизи и гноя.
Как лечить гайморит в домашних условиях?
Лечение гайморита проходит в домашних условиях, если ему предшествовало посещение лор-врача. Только доктор может по жалобам пациента и результатам осмотра, определить, воспалены пазухи или нет, и назначить эффективное, безопасное лечение. Все рекомендации доктора можно соблюдать в домашних условиях, периодически посещая лор-врача для проведения лечебных и физиопроцедур.
Если же пациент занялся самолечением и проигнорировал консультацию и осмотр у оториноларинголога, такое домашнее лечение в лучшем случае не поможет, в худшем – приведёт к хронизации воспаления или более тяжёлым осложнениям, например, менингиту.
Лечение гайморита в домашних условиях возможно, но только после обязательной консультации с лор-врачом.
Современное лечение гайморита без прокола
Чтобы лечить гайморит без прокола, проводят «мягкую» антибактериальную и пробиотическую терапию, то есть используют антибиотики, так сказать, средней силы действия. Из пробиотиков чаще всего в ход идут Нормофлорин, Линекс, Бион-3 и другие. Назначают препараты для снятия отёка, а также сосудосуживающего действия. Используют смягчающие средства, чтобы восстановить слизистую носа. Это могут быть Пиносол, Эуфорбиум композитум и т.п. Для восстановления слизистой чаще всего применяют Синупрет. Чтобы избавить организм от микробов и воспалённых масс, околоносовые синусы промывают Аквалором, Долфином, Аквамарисом (по выбору врача и, конечно, в зависимости от переносимости пациента) применяют Октенисепт, Диоксидин, Мирамистин и другие антисептики.
Друзья! Своевременное и правильное лечение обеспечит вам скорейшее выздоровление!
«Кукушку» (промывание всех околоносовых пазух) назначают как процедуру для извлечения слизисто-гнойных масс, а также для антисептической и антибактериальной обработки носовой полости и носоглотки.
Физиотерапия при гайморите
Итак, первоочередная задача решена — гной из пазух удалён! Настает время вспомогательных процедур. Для этой цели эффективны сеансы инфракрасной лазерной и виброакустической терапии, а также кварцевание слизистой оболочки носовых ходов (УФО).
Хирургический путь
Когда гайморит запущен, одними медикаментами уже не обойдешься. Тогда делают прокол. Или, говоря медицинским языком, пункцию гайморовой пазухи. Цель все та же — извлечь слизисто-гнойные выделения и доставить в воспалённое место лекарство.
Пункция верхнечелюстной пазухи — процедура лечебно-диагностическая. Её осуществляют и в случаях, если трудно определить вид гайморита, или есть сомнения в причине появления болезни пациента.
При всей совершенной современной аппаратуре бывают ситуации, когда результаты исследований, жалобы пациента и данные анамнеза заболевания противоречат друг другу. Поможет врачу понять, в чём же дело, и расставит все точки над «i» только пункция.
Несмотря на страхи пациентов, прокол пазух иглой Куликовского — методика наиболее эффективная, и именно поэтому она применяется чаще, чем нехирургические способы лечения гайморита.
Поставив диагноз, ЛОР врач детально информирует больного о болезни и возможностях лечения, но решать, делать прокол или нет, придётся пациенту.
Синус-катетер ЯМИК: панацея ли это?
Скажу сразу, не панацея. Но и недостатки у этой методики лечения гайморита тоже есть. И увы, довольно существенные.
ЯМИК, конечно, не прокол, но и не панацея при гайморите. Но пациент, начитавшийся медицинской рекламы, начинает понимать это только во время самой процедуры, когда уже надо терпеть, чтобы врач довёл дело до конца. А потом жалеет, что не прислушался к врачу.
Так как же лечить гайморит? Ответ есть! Комплексно!
Чтобы вылечить гайморит щадяще и результативно, лучше применить комплексную методику. Её общий смысл в соединении медикаментозного лечения с физиотерапевтическими процедурами и промыванием пазух методом перемещения жидкостей («кукушкой»). Прокол — уже в крайнем случае.
Общая тактика лечения гайморита будет заключаться в следующем:
Каждый этот метод и каждая процедура патогенетически обоснованы. Один аппарат не может заменить другой. В комплексе методика даёт отличные результаты. Её хорошо переносят даже дети с трёх лет. Конечный индивидуализированный вариант излечения гайморита зависит от интенсивности воспалительного процесса, количества гноя, давности заболевания и других факторов.
Но, да простят меня коллеги из государственных лечебных учреждений, сделать это в обычной поликлинике, скорее всего, не удастся. По рассказам самих пациентов, разворачиваются события примерно так. Придёт пациент с острым гайморитом в поликлинику. А ему скажут: или прокол здесь, в поликлинике, или ложись в больницу, и пусть там тебя лечат, как хотят (скорее всего, тем же проколом), или пиши отказ от прокола и госпитализации! Так поступают, чтобы сильно не морочиться и перестраховаться. Если что-то пойдёт не так, будет разбирательство, и зададут вопрос, почему при гайморите не предложили прокол, доктора ни в чём не упрекнёшь. Плюс — наплыв больных большой. Тактика проста: отправил пациента в больницу — и готово! Щадящего индивидуализированного комплексного лечения гайморита в поликлинике, скорее всего, не предложат. Сделать «кукушку» в госполиклинике больной тоже не допросится, не говоря уже о ЯМИКе. Их там просто нет.
А если уж случится такое, записывайтесь на приём. Вылечим!
Гайморит: симптомы, особенности лечения и правила профилактики
Гайморит – это воспалительный процесс в области гайморовой пазухи, расположенной в толще черепной кости над верхней челюстью, слева и справа. Этот процесс является одной из разновидностей синуситов (это общее название для воспалительных процессов в области придаточных пазух – лобной, гайморовой, решетчатой или клиновидной). Обычно воспалительный процесс затрагивает слизистые оболочки, выстилающие пазухи изнутри, реже затрагиваются более глубокие слои тканей, вплоть до костных структур. Обычно процесс возникает как осложнение вирусных или бактериальных инфекций в области носоглотки и верхних дыхательных путей.
Исходя из причины развития, механизмов формирования и симптомов, гайморит бывает нескольких типов. Выделение каждого из них важно для определения тактики лечения, прогноза и разработки мер профилактики.
Острый – развивается быстро, как осложнение ОРВИ, насморков, простудных заболеваний, воспаления в области корней зубов на верхней челюсти. Возбудители проникают через каналы, соединяющие пазухи с полостью носа с гайморовыми пазухами, размножаются в полости. Тело начинает активно вырабатывать иммунные клетки и слизь, чтобы обезвредить патогенные организмы. Если слизь закупорит проток пазухи, возникает давление на стенки, усиление воспалительного процесса. По мере очищения пазухи от содержимого воспалительный процесс постепенно затухает.
Хронический – воспалительный процесс, который длится более 4 недель, имеет вялое или волнообразное течение, с периодами обострений. Обычно возникает из-за не долеченной острой формы, наличия аденоидов, тонзиллитов, отитов.
Гнойный – обычно становится осложнением острой формы либо обострения хронического процесса, если процесс не лечится, предпринимаются попытки самолечения или пациент переносит инфекцию на ногах. Патогенные бактерии накапливаются в пазухах, в смеси с лейкоцитами образуют гнойное содержимое. Самое опасное осложнение при этой форме – прорыв гноя в полость черепа, поражение костных тканей, мозга.
Двусторонний – одна из тяжелых форм, поражение локализовано сразу в обеих пазухах – левой и правой. Нередко возникает как осложнение инфекций в полости рта и носоглотки, обычно грибковой или бактериальной. Обычно имеет острое течение, редко переходит в хроническую форму.
Аллергическое поражение возникает у пациентов, страдающих от чрезмерно активной реакции иммунной системы на различные вещества. Особенно часто эта форма синусита бывает при поллинозе, круглогодичном рините, реакции на плесень, пылевых клещей.
Катаральный – преимущественно бывает у детей. Он развивается при проникновении в полость пазух патогенных организмов, что формирует отек и раздражение слизистых. Считается самой легкой формой болезни, проходящей при активном лечении без осложнений и последствий.
Полипозная форма формируется при образовании полипозных разрастаний слизистых из-за чрезмерно быстрого деления клеток. Рост полипов могут провоцировать инфекции, травмы, велика роль наследственности.
Одонтогенный – формируется как результат серьезных проблем зубов, особенно 4-6 зуба на верхней челюсти, корни которых расположены в непосредственной близости от пазухи. Если возникают проблемы в области корней этих зубов, воспаление и нагноение может переходить на пазуху, она заполняется секретом и воспаляется.
Причины
Придаточные пазухи, включая гайморовы, созданы как естественный барьер на пути инфекций, фильтр для различных опасных веществ в воздухе. Они помогают согревать воздух, увлажнять его и очищать от примесей перед попаданием в гортань, и ниже по респираторному тракту. Основная причина воспаления и появления признаков гайморита – это проникновение бактерий, грибков или вирусов, аллергенов. Реже инфекция попадает с током крови из других, отдаленных очагов.
Нарушать работу пазух могут патологии иммунной системы, частые ОРВИ, респираторная форма аллергии, носительство патогенных бактерий в носоглотке (стафило-, стрепто- или менингококк).
Среди ключевых причин, которые могут привести к развитию гайморита, можно выделить:
Осложнения
Не все люди знают, как начинается гайморит, поэтому многие принимают симптомы за тяжелую простуду и лечатся самостоятельно. Это может привести к определенным осложнениям, отдаленным последствиям. Среди ключевых осложнений можно выделить поражения бронхов и распространение инфекции на легкие, развитие отитов (поражение среднего уха), переход болезни в хроническую форму.
Тяжелый и запущенный, своевременно не вылеченный гайморит может привести к воспалению внутренних органов – сердца, глаз, почек, поражению суставов и мозга, его оболочек. Если образуются гнойные полости в гайморовых пазухах, возможен прорыв гноя в кровь (возникает сепсис), проникновение его в соседние пазухи с развитием пансинусита, воспаление мозговых оболочек с явлениями менингита. Всех этих осложнений можно избежать при полноценном лечении гайморита под руководством лор-врача.
Симптомы и диагностика
Конечно, при развитии гайморита нужно немедленно обращаться к врачу, но как понять, что гайморит начался? Начальные признаки неспецифичные – это повышение температуры от незначительной до высокой, сильная слабость, заложенность носа или обильные густые выделения, болезненность в проекции пазух или в области лица.
Боль при гайморите может быть различной – от тупой, давящей до сильной, мучительной. Она локализуется в подглазничной области, может отдавать в область переносицы, лобную зону или верхние зубы. При надавливании на область пазух или наклонах головы вперед она усиливается, распространяясь по подглазничной области. Могут краснеть и отекать веки.
Врачи отмечают некоторые особенности того, как проявляется болезнь в определенных возрастных группах. Так, у взрослых самым ключевым признаком могут быть болевые ощущения, головная боль, нарушение восприятия запахов. Может меняться голос, он становится гнусавым, нос сильно заложен, выделяется полупрозрачная или желто-зеленая слизь. Высокая лихорадка типична для острой формы, при хроническом или аллергическом гайморите болезнь может протекать без температуры.
На фоне поражения пазух возможно слезотечение, неприятный привкус во рту, слабость, постоянное утомление, нарушения аппетита, расстройства сна, ознобы и приступы кашля.
Заразен ли гайморит? Само по себе воспаление – это результат влияния патогенных факторов, и это не заразно. Бактерии или вирусы, которые спровоцировали заболевание, могут передаваться от человека к человеку, но не обязательно вызовут поражение пазух.
Диагноз гайморита ставит лор-врач после проведения ряда тестов и осмотра пациента. Важно подробно рассказать, как началось заболевание, какие жалобы были ранее и имеются в данный момент. Врач осмотрит полость носа и глотку, прощупает проекцию пазух, определяя болезненность.
Дополнительно могут понадобиться КТ или МРТ придаточных пазух, рентгенограмма, УЗИ исследование, эндоскопия носоглотки, при необходимости – биопсия полипозных образований. Назначаются анализы крови, посевы отделяемой из носа слизи для определения флоры, чтобы подобрать необходимые препараты.
Как лечить у взрослого
Терапия болезни должна быть комплексной. Она направлена на борьбу с инфекцией, устранение воспаления, налаживание оттока слизи из пазух и улучшение носового дыхания. В неосложненных случаях возможно лечение гайморита дома под постоянным контролем оториноларинголога. В тяжелых случаях и при необходимости хирургического лечения пациент госпитализируется в стационар.
Возможно консервативное лечение с назначением антибактериальных препаратов, противовоспалительных средств, антигистаминных препаратов и различных капель, спреев для носа. Также применяют пункционное лечение или хирургические вмешательства. Выбор зависит от возраста пациента, вида патологии, тяжести состояния и возможных осложнений.
Многим пациентам назначают пункции (с местным обезболиванием) – они помогают удалить гнойное содержимое, помочь в оценке характера воспаления, плюс приносят существенное облегчение. После удаления содержимого пазухи промывают физраствором или фурациллином, вводят растворы антибиотиков и противовоспалительные препараты. Минус подобной тактики – не всегда достаточно одного прокола, поэтому требуется курс процедур в течение нескольких недель. Метод достаточно неприятный, имеет ряд противопоказаний и осложнений, процедура болезненна как во время прокола, так и после него.